Полезная информация для населения
Неделя профилактики заболеваний эндокринной системы

Щитовидная железа — это небольшой, но самый крупный орган эндокринной системы, расположенный у основания шеи. Она играет важную роль в регулировании функций различных органов и систем организма, вырабатывая гормоны, которые необходимы для поддержания здорового обмена веществ и полноценного умственного и физического развития человека.
Симптомы заболеваний щитовидной железы, таких как гипертиреоз и гипотиреоз, которые характеризуются избытком или дефицитом выработки гормонов, могут проявляться по-разному. Обычно они развиваются постепенно и могут быть приняты за другие состояния, например, за усталость, стресс или возрастные изменения.
При заболеваниях щитовидной железы могут проявляться следующие симптомы:
Резкое увеличение или снижение веса;
Тремор (непроизвольное дрожание рук);
Апатия, тревожность, эмоциональная нестабильность;
Выпадение волос и сухость кожи;
Отеки лица;
Повышенная потливость;
Дискомфорт в области шеи;
Учащение или замедление сердцебиения
Если вы заметили, что подобные признаки сохраняются или становятся более выраженными, рекомендуется обратиться к врачу-эндокринологу для диагностики и лечения.
Лучшая профилактика заболеваний щитовидной железы заключается в ведении здорового образа жизни:
Полноценное питание: В рацион должны входить йодсодержащие продукты, такие как морская капуста, морская рыба, креветки и другие. Среди растительных продуктов, полезных для щитовидной железы, можно выделить чернослив, финики, хурму, баклажаны, шпинат, помидоры и другие.
Отказ от вредных привычек: Курение и алкоголь могут привести к интоксикации организма и вызвать патологические процессы в щитовидной железе.
Избегание стрессовых ситуаций и чрезмерных физических нагрузок: Регулярные стрессы и интенсивные занятия спортом могут негативно сказаться на работе щитовидной железы.
Полноценный сон: Не менее 7 часов полноценного сна благотворно влияют на общее эмоциональное состояние и помогают предотвратить развитие заболеваний.
Достаточная физическая активность: Регулярные занятия спортом помогают поддерживать здоровье щитовидной железы и способствуют общему укреплению организма.
Артериальное давление

????Артериальное давление (АД) – это давление крови на стенки сосудов. Первая цифра – максимальная – показывает, с какой силой кровь давит на стенки сосудов при максимальном сокращении сердца, вторая – минимальная – в момент его расслабления.
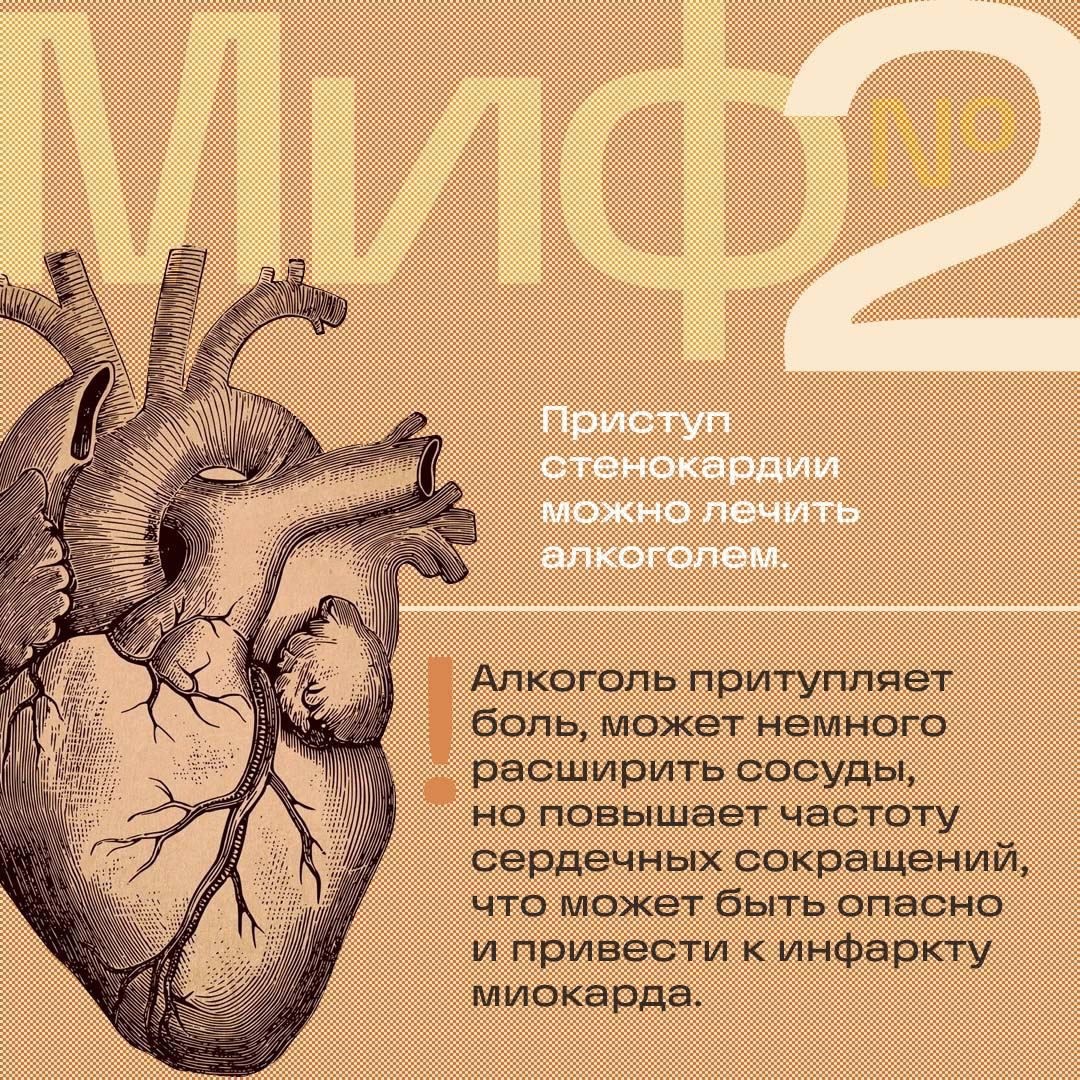
При повышенном артериальном давлении человеку ставится диагноз артериальной гипертонии или гипертензии, а при пониженном – диагноз гипотензии или гипотонии. При этом длительно текущая артериальная гипертония значительно опаснее для здоровья, чем гипотония.
️Артериальная гипертония (АГ) является одним из самых распространенных заболеваний сердечно-сосудистых заболеваний в мире.
АГ диагностируется при уровне артериального давления (АД) 140/ 90 мм рт.ст. и выше.
АД зависит от возраста, пола, времени суток, физической активности, стресса и других факторов.
АД зависит от работы сердца, а также от эластичности и тонуса кровеносных сосудов.
АГ может длительно протекать без всяких симптомов.
С каждым подъемом АД на 10 мм рт. ст. увеличивается риск развития сердечно-сосудистых заболеваний на 30%.
У людей с повышенным артериальным давлением в 7 раз чаще развиваются нарушения мозгового кровообращения (инсульты), в 4 раза чаще - ишемическая болезнь сердца, в 2 раза чаще поражаются сосуды ног.
Длительно текущая АГ (160/ 100 мм рт. ст. и выше) при отсутствии лечения на 50% повышает риск внезапной смерти.
Ежедневный контроль АД позволит избежать развития серьезных заболеваний сердечно-сосудистой системы и их осложнений: инфаркта миокарда, инсульта, сосудистой деменции, ретинопатии или внезапной смерти.
Неделя здорового долголетия

Простые шаги к здоровому долголетию можно сделать уже сегодня
Больше двигайтесь: регулярные физические упражнения помогают поддерживать мышцы в тонусе, улучшают кровообращение и укрепляют сердечно-сосудистую систему. Рекомендуется уделять не менее 150 минут умеренной или 75 минут интенсивной физической активности в неделю. Для того чтобы подобрать оптимальный режим тренировок, лучше всего проконсультироваться с врачом.
Питайтесь правильно: сбалансированный рацион, богатый витаминами, минералами и другими полезными веществами, способствует укреплению здоровья и поддержанию высокой работоспособности. Включите в свой рацион больше овощей, фруктов, ягод, рыбы, цельнозерновых продуктов и нежирных белков. Старайтесь ограничить потребление жирной, солёной и сладкой пищи.
Избавьтесь от вредных привычек. Курение и чрезмерное употребление алкоголя негативно сказываются на продолжительности и качестве жизни. Забота о себе начинается с отказа от того, что приносит вред!
Регулярно проходите медицинские осмотры:
- диспансеризацию;
- диспансерное наблюдение, если у вас есть хронические заболевания.
Следите за уровнем холестерина, глюкозы в крови, артериальным давлением и индексом массы тела. Эти показатели играют ключевую роль в профилактике заболеваний и предотвращении их обострений.
Высыпайтесь: полноценный сон продолжительностью 7–8 часов, который приходит без перерывов и длится качественно, имеет огромное значение для вашего физического и психического благополучия.
ПНе забывайте поддерживать социальные связи: общайтесь с близкими, друзьями и участвуйте в клубах по интересам. Посещайте театры и музеи — это поможет вам улучшить ваше психоэмоциональное состояние..
Учитесь расслабляться и справляться со стрессом: разнообразные техники релаксации и дыхательные упражнения являются важными инструментами для поддержания психического здоровья и продления жизни.
Не упускайте возможность заниматься любимым делом! Интеллектуальные занятия, такие как чтение книг, изучение иностранных языков или хобби, помогают сохранить ясность ума и предотвратить развитие деменции.
Здоровье на рабочем месте

Одной из наиболее популярных практик, наряду с рекомендациями по здоровому питанию, образовательными программами по повышению стрессоустойчивости, своевременной вакцинопрофилактики сотрудников является физическая активность.
Сидячая работа и недостаток физических нагрузок не лучшим образом сказываются на здоровье и самочувствии.
Если большую часть дня проводить в сидячем положении перед экраном компьютера, можно со временем заработать целый комплекс хронических заболеваний, приводящий к снижению трудоспособности и сокращению продолжительности жизни.
Поэтому так важно в течение рабочего дня несколько раз выполнять производственную гимнастику. Её можно использовать практически на любом рабочем месте. Всего 3-5 упражнений помогут снять утомление с глаз или уставших мышц.
Основная цель таких упражнений — перераспределить нагрузку с уставших мышц на противоположные, снять напряжение в системах организма, изменить позу, улучшить кровообращение, снизить зрительное напряжение и повысить работоспособность.
Здоровые сотрудники — это главный актив успешной компании. Укрепление здоровья на рабочем месте включает в себя создание условий, которые снижают риск возникновения как профессиональных заболеваний, так и наиболее социально значимых хронических недугов.
Донорство крови и костного мозга

С 13 по 19 апреля проходит Неделя популяризации донорства крови и костного мозга.
20 апреля в России отмечается День донора. Эта дата напоминает нам каждый год о том, что простыми действиями мы можем спасти нуждающихся в переливании крови.
Стать донором может практически любой здоровый человек от 18 лет и до 60 лет. Масса тела донора не может быть меньше 50 кг.
Как стать донором?
Запишитесь на сдачу крови и ее компонентов.
Подготовьтесь к сдаче крови.
Не сдавайте кровь натощак и соблюдайте рекомендации:
за 3 суток до сдачи крови исключите лекарства, содержащие аспирин и анальгетики;
за 2 суток – алкоголь;
за 1 час – сигареты и табак.
За сутки до сдачи крови запрещено употреблять жирную, жареную, острую и копчёную пищу, колбасные изделия, мясные, рыбные и молочные продукты, яйца и масло, шоколад, орехи и финики, авокадо, свёклу, бананы Пейте сладкий чай с вареньем, компоты, соки, морсы, минеральную воду и ешьте хлеб, сухари, сушки, отварные крупы, отварные макароны без масла, овощи и фрукты, кроме авокадо, свёклы и бананов.
Приходите в учреждение службы крови с паспортом и СНИЛС.
В регистратуре учреждения вам выдадут анкету о состоянии вашего здоровья и согласие на обработку персональных данных — заполните и подпишите эти документы
Пройдите бесплатное медицинское обследование.
Оно проходит в день предполагаемой сдачи крови, включает приём врача-трансфузиолога и предварительное лабораторное исследование. По итогу обследования вам сообщат, какой вид и объём взятия крови или её компонентов вам доступен.
Сдайте кровь.
Сдача цельной крови занимает 5-10 минут, плазмы — 40 минут, компонентов крови — от 40 минут до 2 часов. После успешной сдачи посидите и отдохните 10-15 минут. Если чувствуете недомогание, обратитесь к медперсоналу. Соблюдайте все рекомендации врачей.
Получите справку
Ее выдают в день сдачи крови в регистратуре учреждения службы крови, где проходила процедура донации. Справку можно скачать в сервисе «Донорство крови и ее компонентов» на Госуслугах. После сдачи крови она отобразится в разделе «Архив донаций».
Донорство – это почетная и полезная миссия. Помните: сдавая кровь, вы спасаете чьи-то жизни!
Здоровый образ жизни — ключ к долгой и активной жизни!
Неделя продвижения здорового образа жизни (ЗОЖ).

Здоровый образ жизни — это путь к достижению наивысшего качества жизни через осознанное стремление защитить и укрепить своё здоровье, невзирая на влияние внешних факторов, будь то природные или социальные условия.
Основы здорового образа жизни
1. Движение — жизнь!
Включите в свой график не менее 150 минут умеренных физических нагрузок или 75 минут интенсивных тренировок в неделю.
2. Питание, которое заряжает энергией!
- ежедневно употребляйте минимум 400 г овощей и фруктов;
- ограничьте потребление соли до 5 г в день;
- следите за количеством сахара — не более 25 г в сутки.
3. Свобода от вредных привычек!
Статистика говорит сама за себя:
- чрезмерное употребление алкоголя может сократить жизнь мужчин на 5,9 года, женщин — на 4,7 года;
- курение «уносит» около 5,3 года жизни у мужчин и 5,2 года — у женщин;
- отказ от курения способен добавить к жизни:
мужчинам — 2,6 года, женщинам — 3,2 года.
4. Спокойствие — залог здоровья!
Научитесь справляться со стрессом: освойте техники релаксации, общайтесь с близкими, находите время для любимых занятий. Это поможет сохранить психическое здоровье.
Берегите себя сегодня — и ваш организм отблагодарит вас завтра!
Профилактика туберкулеза

Туберкулез – это инфекционное заболевание, возбудителем которого является бактерия (Mycobacterium tuberculosis), которая чаще всего поражает легкие. Туберкулез излечим и предотвратим.
Пути передачи
Туберкулез распространяется от человека к человеку по воздуху. При кашле, чихании или отхаркивании люди с легочным туберкулезом выделяют в воздух туберкулезные бактерии. Для инфицирования человеку достаточно вдохнуть лишь незначительное количество таких бактерий. Вероятность того, что люди, инфицированные туберкулезными бактериями, заболеют туберкулезом в период своей жизни, составляет 5-15%.
Кто подвергается наибольшему риску?
Туберкулез поражает преимущественно взрослых людей в их самые продуктивные годы. Однако риску подвергаются все возрастные группы.
У людей, инфицированных ВИЧ, вероятность развития активной формы туберкулеза возрастает в 18 раз. Более высокому риску развития активной формы туберкулеза подвергаются также люди, страдающие от других нарушений здоровья, ослабляющих иммунную систему. У людей, страдающих от недоедания, риск возрастает в 3 раза. У людей с сахарным диабетом также имеется повышенный риск. Расстройства, вызванные употреблением алкоголя, и курение табака повышают риск заболевания туберкулезом соответственно в 3,3 и 1,6 раза.
Симптомы
Общими симптомами активного легочного туберкулеза являются:
- кашель, иногда с мокротой и кровью;
- боль в груди;
- слабость;
- потеря веса;
- лихорадка;
- ночная потливость.
Меры профилактики:
- проходить регулярное флюорографическое обследование не реже одного раза в год. Вопреки расхожему мнению, доза облучения, получаемая на флюорографии, не так опасна, и уж точно не вреднее последствий туберкулеза;
- вести здоровый образ жизни со сбалансированным питанием и регулярными физическими нагрузками;
- принимать в пищу продукты, богатые витаминами и микроэлементами;
- не забывать о правилах личной гигиены;
- не курить и не принимать алкоголь. Любая неблагоприятная зависимость ослабляет иммунитет и повышает риск заболеваемости.
Чем раньше будет выявлено заражение, тем легче будет назначить соответствующее лечение и побороть болезнь на ранней стадии. Поэтому не стоит пренебрегать регулярными медицинскими осмотрами.
Неделя ответственного отношения к здоровью полости рта.

Уход за полостью рта.
К сожалению, многие люди не придают должного внимания здоровью зубов, и о гигиене полости рта не принято говорить открыто. Однако многих беспокоит неприятный запах изо рта. Давайте разберемся, в чём же причина этого явления.
Основной враг — это остатки пищи и зубной налёт, который не всегда виден. В нём живут микробы, которые мы регулярно подкармливаем, употребляя в пищу продукты с быстрыми углеводами: сахар и все продукты, его содержащие, газированные напитки, белый хлеб и так далее.
Удаление этого налета — самое важное в гигиене полости рта.
????Выбор зубной щётки — важное решение для поддержания здоровья зубов. Грамотная чистка обычной механической щёткой — лучший способ сохранить свежесть улыбки.
????Существует два основных типа зубных щёток: с искусственной и натуральной щетиной. Мы рекомендуем отдавать предпочтение первому варианту, так как натуральная щетина имеет поры, которые могут стать пристанищем для микроорганизмов.
В процессе использования зубная щётка не должна деформироваться, а её щетинки должны оставаться параллельными. Не стоит оказывать слишком сильное давление на щётку во время чистки.
Чтобы выбрать оптимальную жёсткость щетины, лучше всего проконсультироваться со стоматологом — это индивидуальный подход к выбору, который учитывает особенности вашего зубного ряда. Любую щётку рекомендуется менять каждые три месяца.
Здоровье полости рта начинается с чистых зубов. В дополнение к ежедневной чистке зубов в домашних условиях необходимо посещать стоматолога не реже одного раза в год.
ВНИМАНИЕ: КЛЕЩИ НЕ СПЯТ!
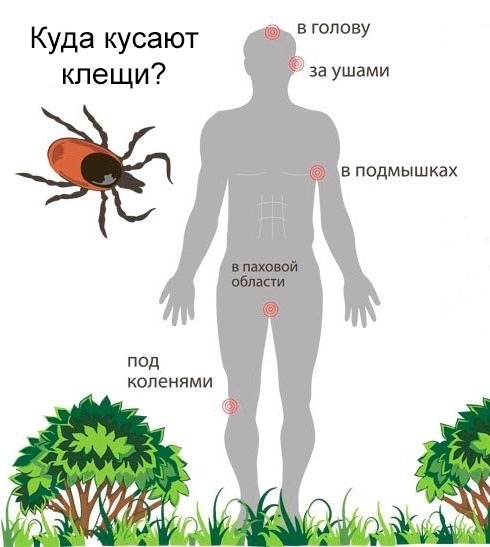
С приходом весны клещи становятся особенно активными. Отправляясь на природу, не забывайте, что они могут быть переносчиками серьёзных заболеваний, таких как клещевой энцефалит и болезнь Лайма.
Как защитить себя от укуса клеща?
1. Одевайтесь в закрытую светлую одежду и носите головной убор.
2. После каждой прогулки внимательно осматривайте одежду и тело на наличие клещей.
3. Обрабатывайте одежду специальными средствами против насекомых.
4. Самым надежным способом защиты от клещевого вирусного энцефалита является вакцинация. Полный курс включает две прививки, которые рекомендуется сделать за 2–4 недели до планируемой поездки на природу. Ревакцинация проводится один раз в три года.
Что делать при укусе клеща?
Если вы обнаружили у себя или у другого человека присосавшегося клеща, необходимо удалить его как можно скорее! Удалять его необходимо в травмпункте или хирургическом кабинете поликлиники.
Не следует заливать клеща маслом, керосином или прижигать его, так как это может привести к «срыгиванию» паразита и, как следствие, к попаданию вирусов или бактерий в кровь.
В течение 21 дня внимательно следите за своим самочувствием. Если заметите повышение температуры, головную боль, ломоту в теле, а особенно появление красного пятна (эритемы) на месте укуса, немедленно обратитесь к врачу.
Не занимайтесь самолечением!
Как ухаживать за полостью рта, чтобы предотвратить развитие заболеваний десен

Болезни десен, как правило, вызваны бактериями. К факторам риска развития заболеваний дёсен относятся неправильная и неполноценная гигиена полости рта, курение, механическое травмированиедесны, сахарный диабет, отсутствие доступа к адекватной стоматологической помощи, длительный прием некоторых лекарственных препаратов, дефицит витамина С в рационе, ожоги и травмы десен, некачественное лечение у стоматолога, сопутствующие стоматологические заболевания (кариес, неправильный прикус), заболевания желудочно-кишечного тракта, воздействие радиации.
Две основные разновидности заболеваний десен — это гингивит и пародонтоз. Гингивит — это начальная стадия заболеваний десен, которая может протекать незаметно. Пародонтоз, или пародонтит — это воспаление десен, к которому приводит не вылеченный гингивит. Пародонтоз приводит к разрушению зубов и тяжелому инфицированию десен. Нередко процесс заканчивается потерей зубов.
Признаки заболеваний десен:
• покрасневшие, кровоточащие и опухшие десны;
• неприятный запах изо рта;
• подвижность зубов;
• чувствительность зубов;
• развитие абсцессов в области корней зуба;
• потеря зубов.
Как предотвратить развитие заболеваний десен?
Чистите зубы минимум 2 раза в день.
Используйте щетки средней жесткости (для того, чтобы выбрать подходящую Вам щетку, рекомендуем проконсультироваться со специалистом).
2 раза в год посещайте стоматолога для осмотра и удаления зубного камня.
Регулярно используйте зубную нить или ирригатор.
Используйте средства для полоскания рта.
Придерживайтесь правил здорового питания.
Неделя сохранения здоровья матери и ребенка

Как сохранить репродуктивное здоровье?
Ещё до рождения ребёнка в его организме закладываются все системы органов, включая репродуктивную. Получается, что здоровье малыша, с точки зрения репродукции, уже формируется задолго до его появления на свет.
Это зависит не только от образа жизни матери во время беременности, но и от здоровья отца.
Что же можно сделать, чтобы будущие поколения рождались здоровыми и могли стать родителями таких же здоровых детей? Если внимательно изучить рекомендации, то они окажутся вполне выполнимыми.
Основные рекомендации
Предохранение от нежелательной беременности должно быть на первом месте для всех подростков, начинающих половую жизнь. Современные контрацептивы позволяют избежать нежелательной беременности, поэтому важно ими пользоваться.
Профилактика и лечение заболеваний половой сферы являются неотъемлемой частью сохранения репродуктивного здоровья. Регулярное посещение врача поможет предотвратить развитие многих заболеваний и обеспечит своевременное лечение в случае необходимости.
Адекватное лечение инфекций, передаваемых половым путём также необходимо для сохранения репродуктивного здоровья. Своевременное обращение к врачу и соблюдение всех его рекомендаций помогут избежать неприятных последствий для здоровья.
Планирование беременности — это ещё один важный шаг к сохранению репродуктивного здоровья. Планирование беременности поможет избежать незапланированных ситуаций и даст возможность создать здоровую и полноценную семью.
Здоровый образ жизни является основой для сохранения здоровья и долголетия. Ведение активного образа жизни, занятия спортом и отказ от вредных привычек помогут укрепить организм и улучшить общее состояние здоровья.
Соблюдение правил личной гигиены — это важное условие сохранения репродуктивного здоровья, которое касается как девушек, так и юношей. Регулярное мытье тела и использование средств личной гигиены помогут избежать инфекций и предотвратить возможные проблемы со здоровьем.
Укрепление иммунитета также является неотъемлемой частью заботы о репродуктивном здоровье. Правильное питание, занятия спортом и избегание стрессовых ситуаций помогут укрепить иммунную систему и противостоять различным заболеваниям.
Эти простые правила могут помочь сохранить репродуктивное здоровье подростков, что, в свою очередь, отразится на их взрослой жизни, а также на здоровье и благополучии их детей.
Обязанность родителей — постоянно просвещать своих детей в вопросах репродуктивного здоровья и помогать им в выборе правильного пути в жизни.
Диспансеризация репродуктивного здоровья проводится в рамках национального проекта «Продолжительная и активная жизнь» и предполагает комплексную оценку состояния здоровья у мужчин и женщин в возрасте от 18 до 49 лет.
Стоит также отметить, что в России реализуется национальный проект «Семья», который направлен на поддержку родителей, укрепление репродуктивного здоровья населения и создание благоприятных условий для активного долголетия. В рамках проекта внедрена процедура оценки репродуктивного здоровья детей и подростков.
Хронический вирусный гепатит С

Неделя по борьбе с заражением и распространением хронического вирусного гепатита С
Кто и как может заразиться гепатитом С
Давайте начнем с того, как вирус гепатита С не передается:
– при рукопожатиях и объятиях;
– при поцелуях, если кожа и слизистые оболочки не повреждены;
– при совместном использовании посуды и столовых приборов;
– при использовании общего постельного белья.
Вирус гепатита С передается через контакт с инфицированной кровью:
– при совместном использовании игл;
– при переливании зараженной крови или трансплантации органов;
– через травмы, нанесенные нестерильными инструментами;
– от матери к ребенку при родах или половым путем.
Важно понимать, что для заражения гепатитом С вирус должен попасть в кровь через раневую поверхность кожи или слизистых оболочек.
Даже те, кто ведет здоровый образ жизни, могут столкнуться с риском заражения при проведении маникюра, педикюра, перманентного макияжа, пирсинга и татуировок.
Наибольшую опасность представляют плохо обеззараженные и продезинфицированные многоразовые инструменты, за чистотой которых не следят мастера. Если на инструментах остаётся хотя бы небольшое количество заражённой крови предыдущего клиента, риск передачи вируса следующему клиенту довольно высок.
Существует риск заражения гепатитом С и в медицинских учреждениях: во время операций, эндоскопических исследований и других диагностических и лечебных процедур, которые могут повредить кожу и слизистые оболочки.
В связи с этим врачи настоятельно советуют всем гражданам России, особенно тем, кто входит в группу риска, сдать анализ на эту инфекцию. К таким категориям относятся:
* хирурги, оперирующие пациентов;
* медицинские работники, которые могут контактировать с кровью;
* люди, имеющие много половых партнёров;
* те, кто использует инъекционные наркотики, и другие.

Неделя ответственного отношения к репродуктивному здоровью и здоровой беременности

С 2 по 8 марта проходит Неделя ответственного отношения к репродуктивному здоровью и здоровой беременности.
Цель этой недели — повысить уровень знаний женщин о профилактике репродуктивных заболеваний и привить ответственное отношение к беременности и материнству.
Что важно знать о репродуктивном здоровье и ответственном отношении к беременности и материнству:
- Здоровое питание, достаточная физическая активность и отказ от вредных привычек — это основа для сохранения репродуктивного здоровья на долгие годы.
- Курение и употребление алкоголя во время беременности повышают риск мертворождения.
- Существуют различные безопасные средства контрацепции для женщин, которые помогают избежать нежелательной беременности. Однако стоит помнить, что не все из них защищают от заболеваний, передающихся половым путем.
- Регулярные профилактические осмотры у медицинских специалистов (гинекологов для женщин и урологов для мужчин) помогают выявить и предотвратить развитие многих заболеваний на ранней стадии, даже если нет явных жалоб.
- Мужчинам и женщинам репродуктивного возраста рекомендуется проходить диспансеризацию, чтобы оценить состояние своего репродуктивного здоровья.
- При планировании беременности женщине важно восполнить все дефициты в организме и придерживаться принципов здорового питания до и во время беременности, чтобы обеспечить комфортные условия для вынашивания и рождения здорового малыша.
- Физическая активность во время беременности улучшает здоровье матери и ребенка, но она должна быть разумной и осуществляться только по рекомендации врача.
- Во время беременности потребность женщин в йоде значительно возрастает. В регионах, где не проводится сплошное йодирование соли, беременные и кормящие женщины, а также дети в возрасте до двух лет могут не получать достаточное количество йодированной соли. Йод необходим для профилактики йододефицита, нарушений нейрогенеза у плода и здорового развития мозга детей во время внутриутробного развития и в раннем возрасте. Женщинам, планирующим беременность, рекомендуется принимать препараты йода (калия йодида) перорально за 2-3 месяца до наступления беременности и на протяжении всей беременности в дозе 200 мкг в день.
- Также женщинам, планирующим беременность, за 2-3 месяца до зачатия и в течение первых 12 недель беременности рекомендуется принимать фолиевую кислоту перорально в дозе 400-800 мкг в день, чтобы снизить риск развития дефекта нервной трубки у плода. Это соответствует клиническим рекомендациям Минздрава России «Нормальная беременность» 2023 года.
Диспансеризация репродуктивного здоровья проводится в рамках национального проекта «Продолжительная и активная жизнь» и предполагает комплексную оценку состояния здоровья у мужчин и женщин в возрасте от 18 до 49 лет.
Неделя сохранения мужского здоровья

Мужское здоровье — это не только сила и выносливость, но и профилактика серьёзных рисков, которые могут сократить продолжительность жизни. ВОЗ отмечает, что ключевые угрозы: сердечно-сосудистые заболевания (ССЗ), онкология предстательной железы, эректильная дисфункция и нарушения репродуктивной функции. Неделя сохранения мужского здоровья напоминает: профилактика эффективнее лечения. Давайте разберём основные проблемы и простые шаги для их предотвращения.
Сердце и сосуды: главный вызов
ССЗ — причина 45% смертей мужчин в России (данные Минздрава РФ, 2025). Факторы риска: гипертония, курение, лишний вес и малоподвижность. Курение удваивает риск инфаркта, а ожирение повышает вероятность атеросклероза на 30–50%.
Профилактика:
Измеряйте давление регулярно — норма до 130/80 мм рт. ст.
Откажитесь от табака: через год риск ССЗ снижается на 50%.
Поддерживайте вес: ИМТ 18,5–24,9. Снижение на 5 кг уменьшает нагрузку на сердце.
Простата: ранняя диагностика спасает
Рак предстательной железы — вторая по частоте онкозаболеваемость у мужчин после лёгких (15% случаев, данные ВОЗ). Симптомы: частое мочеиспускание, боль в пояснице. Риск растёт после 50 лет, особенно при генетике или ожирении.
Профилактика:
PSA-анализ крови с 45–50 лет (или раньше при семейном анамнезе).
Диета с томатами, зеленью и омега-3 (рыба) — снижает риск на 20–30%.
Физическая активность: 150 мин умеренных нагрузок в неделю (ходьба, плавание).
Репродуктивное здоровье: не игнорируйте сигналы
Эректильная дисфункция затрагивает 30% мужчин старше 40 лет (исследования Европейской урологической ассоциации). Причины: диабет, стресс, дефицит тестостерона. В России 15–20% пар сталкиваются с мужским бесплодием (Росстат).
Профилактика:
Контролируйте сахар крови — диабет разрушает сосуды.
Избегайте перегрева (сауны, тесное бельё) и алкоголя (более 2 порций/день снижает тестостерон на 7%).
Сон 7–8 часов: дефицит снижает либидо на 15%.
Психическое здоровье и образ жизни
Депрессия и стресс — "тихие убийцы": 40% мужчин не обращаются к психологу (данные ВОЗ). Это провоцирует алкоголизм и ССЗ.
Общие рекомендации:
Питание: больше овощей, цельных злаков, меньше красного мяса и соли.
Движение: нордическая ходьба или спорт 3 раза в неделю.
Осмотры: ежегодно у уролога, терапевта, эндокринолога после 40 лет.
Профилактика — это инвестиция в качество жизни. Регулярные проверки и здоровые привычки снижают риски на 70–80% (данные Минздрава РФ). Берегите себя — для семьи, для себя. Ваше здоровье в ваших руках!
Меры профилактики заболеваний офисных работников

Многие думают, что получить какое – либо профессиональное заболевание возможно только в том случае, когда работа связана с тяжелым физическим трудом или если работа связана с вредным производством. Однако, это не так, люди, работающие в офисах тоже подвержены воздействиям вредных факторов рабочей среды.
Хотя, работа в офисе практически исключает возможность производственной травмы или развития острого профессионального заболевания, существуют болезни, которые развиваются постепенно, и работа в офисе способствует этому как никакая иная. Среди таких болезней - синдром сухого глаза, заболевания опорно-двигательного аппарата, синдром запястного канала, ожирение, заболевания желудочно-кишечного тракта и депрессия.
Чтобы избежать возникновения и развития этих заболеваний необходимо правильно организовать свое рабочее место, соблюдать рациональный режим труда и отдыха, придерживаться здорового питания и избавиться от стрессоров:
- работу за компьютером нужно вести на уровне глаз (верхняя точка монитора должна быть не ниже уровня глаз);
- монитор должен находиться не ближе чем в 45 сантиметрах от глаз сотрудников;
- работа за компьютером должна позволять сохранять правильную осанку, не вызывая желания приблизиться к монитору или отдалиться от него, руки ни в коем случае не должны свисать со стола;
- экран монитора не должен быть повернут в сторону окна (слева);
- работать с компьютером, где единственным источником света является монитор, нельзя;
- освещение не должно утомлять глаза;
- воздух из кондиционера не стоит направлять прямо в лицо;
- нужно ежедневно проветривать рабочее помещение;
- раз в полчаса необходимо отвлекать взгляд от экрана и делать гимнастику для глаз;
- хотя бы раз в полчаса необходимо вставать с рабочего места, чтобы пройтись, сделать гимнастику, направленную на расслабление основных работающих мышц, и провести самомассаж рук;
- обязательно рекомендуется устраивать себе прогулки в обеденный перерыв, подниматься по лестнице вместо лифта, ходить пешком. Дома в конце дня запрокидывайте ноги на возвышение из подушек, делайте массаж стоп и голеней;
- необходимо носите удобную и дышащую обувь;
- не сидеть, закинув «нога на ногу»;
- наладить питьевой режим, регулярно и разнообразно питаться (заменить вредные офисные вкусности на полезные овощи и фрукты), соблюдать режим приёма пищи, отказаться от курения;
- окружать себя только теми коллегами, с которыми комфортно находиться и работать.
Также в целях предупреждения развития профессиональной патологии необходимо регулярно проходить диспансеризацию и медосмотры.
Меры профилактики клещевого энцефалита
Все, что необходимо знать о донорстве крови и ее компонентах
Правила укрепления иммунитета
Влияние электронных сигарет на организм
Влияние табака на организм человека
Алкоголь. Как не поддаться влечению к спиртному?
Беременность и здоровье: как вести себя во время беременности и подготовиться к родам
Профилактика инфекционных заболеваний
Онкологические заболевания: факторы риска и профилактика
Углубленная диспансеризация после COVID-19
Зачем вообще нужна диспансеризация
Минздрав выпустил рекомендации для медорганизаций по предоставлению услуги «Запись для прохождения п
Советы молодой маме по воспитанию здорового ребенка
7 приложений для телефона, которые помогают следить за здоровьем
Корь: причины и профилактика
Физическая активность оказывает положительное влияние на работу сердца, мозга и всего организма
Профилактика и лечение сезонного гриппа, COVID-19 и других ОРВИ
Хлеб из цельнозерновой муки помогает предотвратить рак толстой кишки и не только!
Электронные адреса ссылок на видеоматериалы
для лиц пожилого и старческого возраста, подготовленных профессорско-преподавательским составом кафедры поликлинической терапии и общей врачебной практики ФГБОУ ВО «Казанский государственный медицинский университет» Министерства здравоохранения Российской Федерации
|
|
Тема лекции |
Автор (ы) |
Ссылка |
|
1 |
Респираторные инфекции: как защитить себя в пожилом возрасте? |
доцент Камашева Г.Р.
студенты КГМУ: Зайцева А.Н., Гаязова Р.Р., Алюшева Е.М. |
https://cloud.mail.ru/public/3mSQ/QrQDGwfJ6
|
|
2 |
Пожилой возраст, питание и здоровье почек |
доцент Архипов Е.В.
студент Закирова А.Ш. |
https://cloud.mail.ru/public/5MS2/4QLs43Sh4
|
|
3 |
Как сберечь почки, если в пожилом возрасте одолела хроническая болезнь? |
доцент Архипов Е.В.
студент КГМУ Закирова А.Ш. |
https://cloud.mail.ru/public/5MDh/2weL8PMSZ
|
|
4 |
Жизнь в радость или принципы активной и безопасной жизни |
заведующий кафедрой поликлинической терапии и общей врачебной практики
Синеглазова А.В. |
https://cloud.mail.ru/public/3NZd/2TneQM2Ti
|
|
5 |
Тяжело дышать: что надо знать пожилому человеку |
Ассистент кафедры, к.м.н., Зиганшина Г.Ф., ординатор Асатуллина З.Р. |
https://cloud.mail.ru/public/32xT/yPZWFEu5z
|

















































.PNG)